Миофасциальный болевой синдром - отличная тема для разговора по душам…
Это хроническая патология, которую создают формирующиеся в мышечной ткани триггерные точки…
Триггерные точки мы подробно разобрали “на фасции” в другой статье
Теперь разберем последствия - миофасциальный болевой синдром…
МБС начал свою историю в далеком 1834 году - тогда впервые был описан феномен локализующихся в мышцах болезненных ощущений. В дальнейшем данный симптом не совсем точно ассоциировали с ревматическим поражением мышц, воспалением фиброзной ткани. И заболевание носило названия «миофасцит» или ещё «фиброзит».
Современный термин «миофасциальный синдром» впервые был использован в 1956 году американскими медиками Дж. Г. Трэвеллом и Д. Г. Симонсом.
Патология является одной из самых частых причин хронической боли. Заболеванию наиболее подвержены люди среднего возраста.
У мужчин миофасциальный болевой синдром наблюдается в 2,5 раза реже, чем у женщин.
Возникновение МБС связано с наличием в мышце ограниченных болезненных уплотнений — триггерных точек.
Отдельная точка имеет диаметр 1-3 мм; сгруппированные точки могут создавать триггерные зоны диаметром до 10 мм.
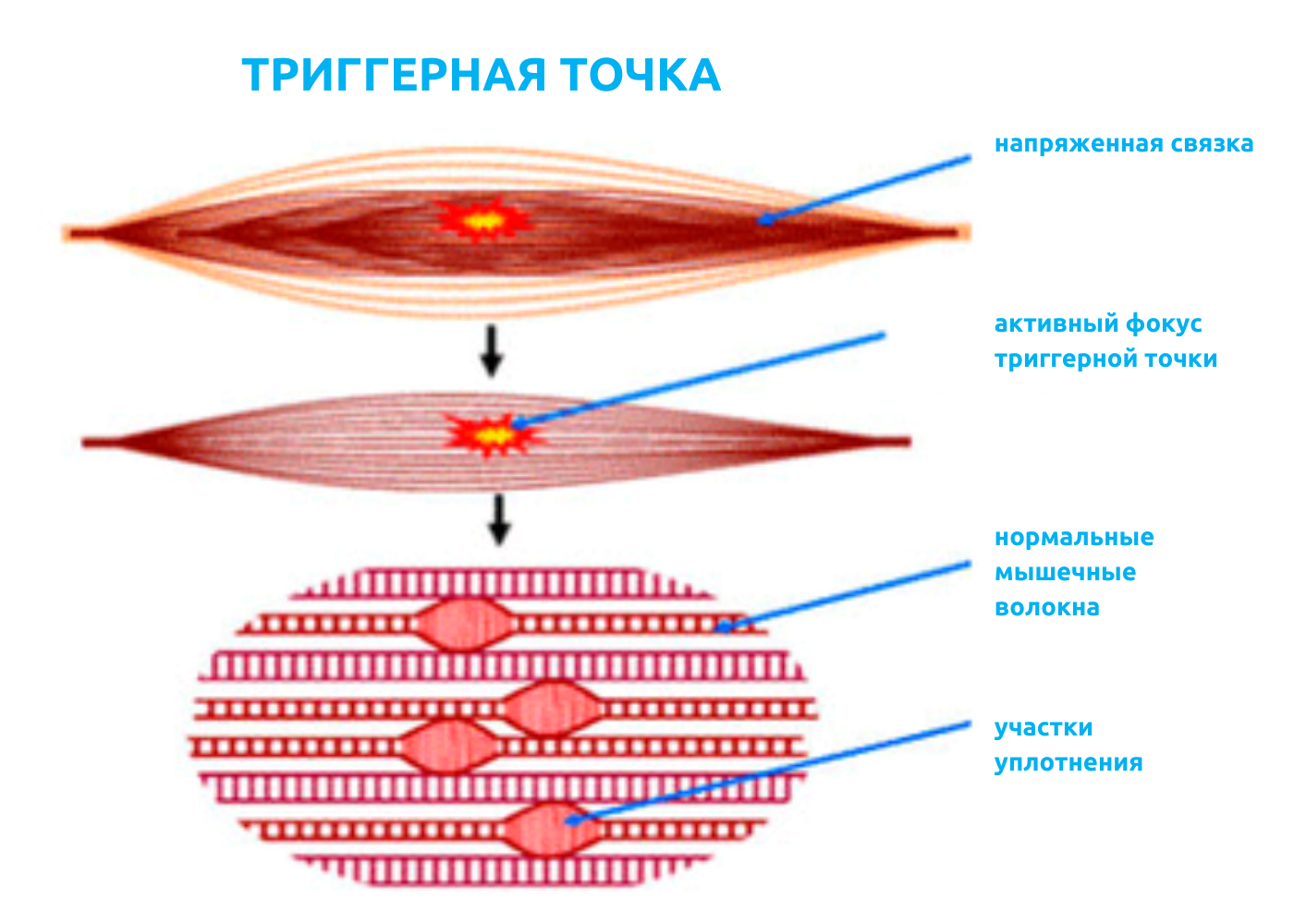
В прошлой статье мы упоминали, что самой частой причиной формирования и активации миофасциальных триггеров является мышечное перенапряжение и травматизация мышц.
Предрасполагающими факторами для появления триггерных точек и, как следствие, миофасциального болевого синдрома являются:
- заболевания позвоночника - как источник болевой импульсации, повышающей тонус околопозвоночных мышц.
- Вследствие боли возникает вынужденное положение, ведущее к мышечному перенапряжению
- аномалии опорно-двигательного аппарата - искривление позвоночника, асимметричность таза, плоскостопие приводят к неравномерной нагрузке на мышцы тела. В перегруженных участках появляются триггерные точки, и, как следствие, возникает миофасциальный синдром
- вынужденная поза - работа в фиксированной позе, иммобилизация конечностей, однообразное положение, например, постельного больного приводят к статической мышечной перегрузке. В условиях постоянной перегрузки формируется МБС
- стереотипные движения - повторяющиеся однообразные двигательные манипуляции происходят с сокращением определённых мышц. Перегрузка ведёт к образованию уплотнений
- нагрузка на нетренированные мышцы ведёт к микротравматизации, мышечному перенапряжению. Повторные неадекватные нагрузки вызывают миофасциальный синдром
- ушиб - травматическое воздействие на мышцу ведёт к дисфункции одних мышечных волокон и гиперфункции других. Последняя ведёт к перегрузке, провоцирующей МБС
- соматические (телесные) заболевания - внутренние органы тесно связаны с соответствующими мышечными группами. Нездоровая импульсация вызывает в скелетных мышцах локальное тоническое сокращение, длительное существование которого приводит к формированию триггерной точки
- эмоциональное перенапряжение - многократный или хронический стресс, тревога, другие психоэмоциональные реакции сопровождаются повышенным мышечным напряжением, которого достаточно, чтобы спровоцировать миофасциальный синдром
Длительное сокращение мышц увеличивает внутримышечное давление, что ухудшает микроциркуляцию крови, кислорода.
Наш организм сокращает мышцы, расходуя АТФ….здесь остановимся подробнее.
АТФ - аденозинтрифосфат или аденозинтрифосфорная кислота - это главный энергетический спонсор клетки. И вся энергия в нашем организме представлена молекулами АТФ.
За сутки организм образует 40 кг АТФ. “Фабрики”-лидеры по производству АТФ - это наш мозг и мышцы….
Дефицит кислорода - главная причина снижения синтеза АТФ.
“Кислородное голодание” в мегаполисах, например, вызывает отсутствие зелени и загазованность мегаполисов, недостаточно подвижный образ жизни людей приводит к тому, что мелкие сосуды закрыты для доступа О2.
А если мышцы перенапряжены - в них нет места для циркуляции кислорода.
Для восполнения запасов аденозинтрифосфата мышцам необходим период расслабления. Но как это возможно, если она перенапряжена…
Нагрузка, превышающая возможности мышцы (в том числе вследствие нетренированности), приводит к устойчивому её сокращению. Возникающий болевой синдром поддерживает состояние повышенного тонуса, которое приводит к различным двигательным нарушениям.
Начинается хождение по кругу: боль — мышечное напряжение — боль. Распространение болевой импульсации по нервным стволам обуславливает феномен удалённой боли.
Миофасциальная боль может ощущаться пациентом как глубокая или умеренно интенсивная.
Сначала боль возникает при мышечной нагрузке (движении, поддержании определённой позы), затем принимает постоянный характер, и сохраняется уже в покое.
Часто может наблюдаться удалённая боль, когда болезненные ощущения локализуются в отделах тела, связанных с поражённой зоной.
Например, МБС в мышцах туловища может имитировать сердечные, эпигастральные, почечные боли. В отдельных случаях удалённая боль носит характер парестезии - неестественных ощущений кожей (покалывание, озноб, жжение, онемение) без видимой физической причины.
Наиболее часто МБС наблюдается в мышцах шеи, надплечий, поясничной области. При шейной локализации заболевание протекает с головными болями, головокружением, возможен шум в ушах.
Миофасциальный синдром абсолютно не опасен для жизни, но способен значительно уменьшить её комфорт.
Хроническая боль физически изматывает пациента, неблагоприятно отражается на психоэмоциональной сфере, приводит к нарушениям сна. Инсомния усугубляет состояние усталости, негативно отражается на работоспособности. Качество жизни снижается, больному становится сложно выполнять повседневные профессиональные задачи, справляться с обычными бытовыми обязанностями.
Следует отметить, что диагностика МБС затруднена в связи с малой осведомлённостью терапевтов, неврологов, вертебрологов, ортопедов относительно данной патологии.
Чаще всего, основную информацию получают благодаря общему осмотру - он даёт возможность выявить скелетные аномалии, искривление позвоночника, нарушение осанки. Пальпация позволяет определить миофасциальный характер боли — ее усиление/возникновение при прощупывании поражённой мышцы.
Одновременно пальпируются уплотнённые триггерные точки, нажатие на которые провоцирует симптом “прыжка”: давление на точку в течение нескольких секунд вызывает удаленную или отраженную боль - больной вздрагивает
Рентгенологическое исследование - рентгенография позвоночника может выявлять искривления, спондилоартроз, рентгенография суставов— артроз, признаки артрита.
Лечение миофасциального синдрома
Терапия МБС осуществляется неврологом рефлексотерапевта, врача ЛФК.
В настоящее время, не установлено, что какие-либо медикаменты достаточно эффективны при миофасциальном синдроме. Все они могут лишь снизить болевые ощущения.
Поэтому, фармакотерапия необходима в остром периоде и направлена на купирование боли, перевод активных болевых точек в латентное состояние.
При этом двигательный режим обязательно должен быть щадяший с использованием:
- препаратов с антивоспалительным и противоболевым эффектом (кетопрофен)
- миорелаксантов - они замедляют процессы мышечного возбуждения, снимают тоническое напряжение (толперизон)
- лечебных блокад - достаточно жесткая процедура, когда в триггерные точки вводятся кортикостероиды, местные анестетики
- антидепрессантов (амитриптилин) - при длительно протекающем МБС и назначенном комбинированном лечении, когда требуется
Стоит подчеркнуть, что для достижения стойкой ремиссии и профилактики последующих обострений лечение рекомендуется дополнить немедикаментозными методиками:
- рефлексотерапия - иглоукалывание и точечный массаж проводятся с целью купирования боли так как прокалывание болевой точки снимает состояние повышенного тонуса триггерного участка
- массаж - рекомендован для расслабления поражённой мышцы
- лечебная физкультура - занятия стоит проводить только после купирования болевого синдрома и избавления от болей. Упражнения нацелены на тренировку мышцы, повышение её устойчивости к нагрузкам. Рекомендовано посещение бассейна.
Миофасциальный болевой синдром — это хроническое заболевание. У большинства пациентов комплексная терапия позволяет добиться латентного состояния болевых точек.
Последующее сохранение состояния ремиссии достигается путём исключения провоцирующих факторов, регулярных занятий ЛФК, периодических курсов массажа.
Первичную профилактику МБС стоит начать еще в детском возрасте - формировать правильную осанку у ребенка, приучать к здоровому образу жизни, занятиям спортом, своевременно проводить коррекцию костно-мышечных аномалий.
Профилактика у взрослых прежде всего включает избавление от лишнего веса, правильную организацию профессиональной деятельности, ежедневный достаточный подвижный образ жизни, соблюдение режима дня.
А так же, напомним о самом эффективном способе расслабить мышцы – воздействии на проприорецепторы - сенсоры, отвечающие за расслабление.
При их активации мышцы начинают отдыхать. Воздействие должно быть локальным и прямым (условно, надавить на место).
Также оно должно быть достаточно глубоким (24-28 мм), так как околопозвоночные мышцы расположены глубоко.
Мягкое и естественное вытяжение позвоночника - следующий по важности этап в лечении и профилактике миофасциального болевого синдрома.
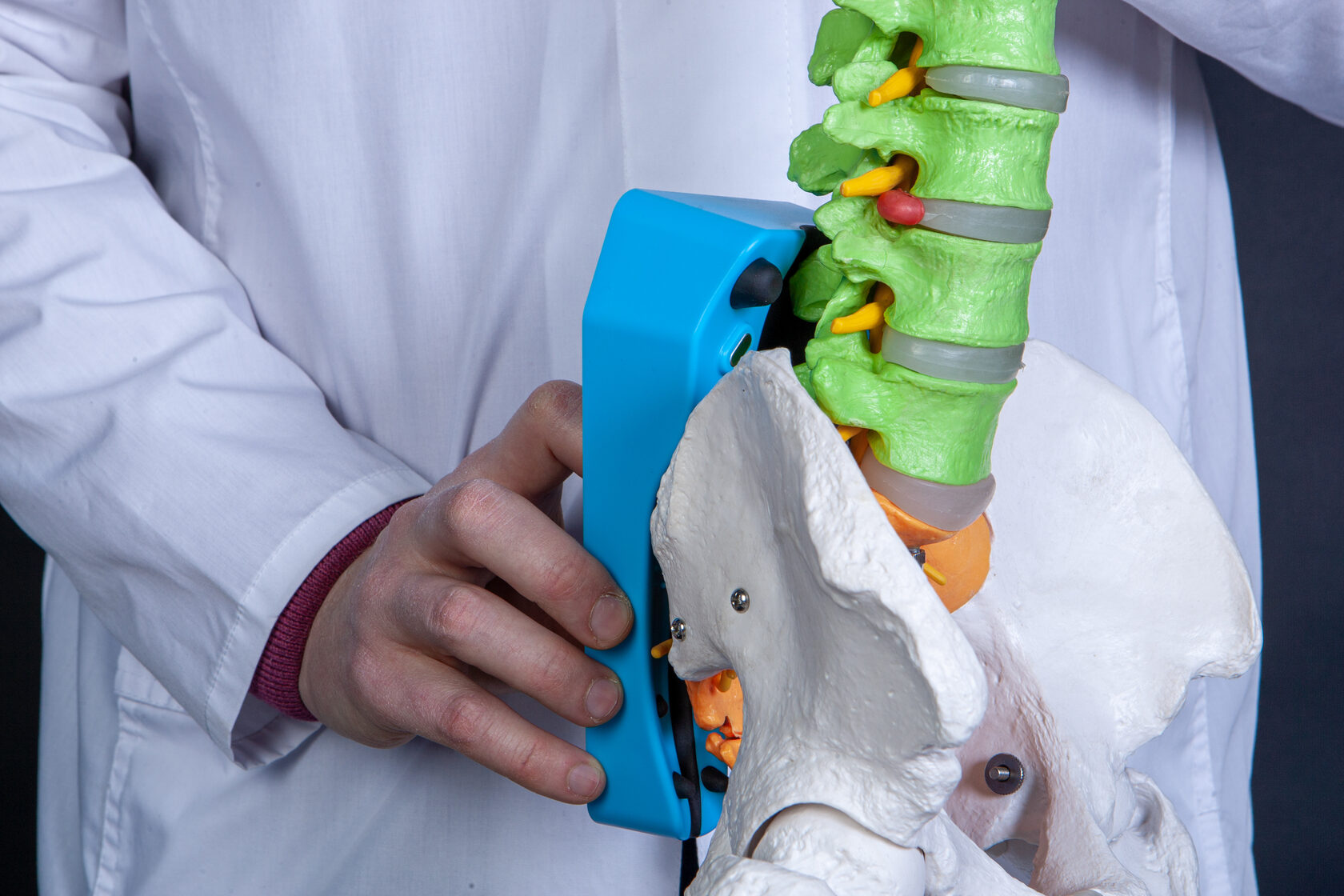
Аппараты Cordus и Sacrus плавно погружают свои анатомические вершины в мышцу под влиянием собственного веса человека. Организм сам регулирует допустимое для него давление. Отсюда естественность и безопасность.
Глубина погружения вершин аппаратов — как раз до 28 мм.
После снятия спазма нервным центром мышца «перезагружается»: расслабляется, растягивается, в ней восстанавливается кровоток и подвижность, восстанавливается оксигенация. А значит, способность вырабатывать АТФ.
Один сеанс такого воздействия кардинально ситуацию не изменит, но несколько недель занятий начнут давать эффект.
К слову, методика Cordus&Sacrus за 3-5 занятий способна обеспечить мышцам комфорт.
Определенно, достойный метод, чтобы не приобретать хроническую патологию, не так ли?


















